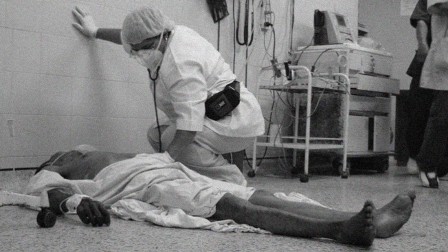
Mal diagnóstico, escasez de medicamentos, dificultad para hacer exámenes y tres infartos acabaron con la vida de un maestro budista venezolano. Lo ocurrido en el Hospital de la Universidad de los Andes resume cómo la salud pública venezolana se ha convertido en una fábrica de cadáveres.
Félix Eduardo Díaz, de 63 años, murió el lunes 28 de noviembre a las 2 de la tarde en el Hospital de la Universidad de Los Andes (HULA) en el estado Mérida. “Hizo tres paros cardíacos seguidos, luego de los cuales dejaron de practicarle reanimación cardiopulmonar y esperaron a que falleciera”, cuenta su hermana, Acianela Montes de Oca.
En los registros quedó asentado que Díaz, un maestro budista que vivía en la pequeña aldea de San Luis, enclavada en los andes venezolanos, feneció por causas naturales. No obstante, el relato de Montes de Oca incluye elementos que jamás aparecerán en el acta de defunción oficial. Su testimonio resume la historia de un sistema de salud en ruinas y una crisis económica que le destroza la vida a cualquiera.
“He observado y vivido parte crucial del proceso de deterioro de nuestro sistema público de salud en los últimos 40 años, como periodista, por una parte, y como acompañante de mis parientes enfermos, por la otra. Pero confieso que nunca lo vi tan catastrófico como hasta ahora”, admite Montes de Oca, referencia del periodismo científico en el país y profesora de la Universidad Católica Andrés Bello (UCAB) de Caracas, como antes de la Universidad Central de Venezuela.
Díaz ingresó al HULA diez días antes de morir, el 18 de noviembre a las 10 de la mañana. Apenas cruzó la puerta, cayó inconsciente producto de una asfixia. Había aguantado mucho. En el destartalado hospital de su localidad, a unos 75 kilómetros de la capital merideña, no pudieron socorrerlo, y luego debió esperar que le arreglaran los frenos a la única ambulancia del pueblo para realizar el traslado.
El paciente fue internado en la sala de observación mixta, donde brindan cuidados intermedios a enfermos en estado crítico. Compartía el área con otras 14 personas, la mayoría de ellas sedadas y conectadas a un respirador artificial. A Montes de Oca le llamó la atención un hecho: varios se cubrían con mosquiteros. “En segundos entendí la razón: no hay puertas sino cortinas, es una zona de tránsito y está plagada de moscas, zancudos y demás bichos. Las heridas, llagas y bocas entreabiertas de los pacientes son un lugar espléndido para que estos animales se posen y hasta aniden. Los familiares con más tiempo (algunos tenían casi tres meses allí) protegían a sus enfermos de la mejor manera que podían contra ese riesgo”.
El HULA, fundado en 1972, se presenta como “el hospital Tipo IV con especialidades más importante del eje centro-occidental del país” que abarca “un área de influencia aproximada de 907.938 habitantes”. Y no tiene agua. “No solamente tienen deficiencias con los desinfectantes para trapear los pisos. Es que ni siquiera había agua limpia para que los médicos se lavaran las manos, lo que es particularmente serio en pacientes graves, a los que se debe hacer limpieza, aspiración de sangre, flema y mucosidades en los tubos de respiración, y manejo de todos los fluidos corporales. Sin agua ni insumos adecuados, la buena voluntad del personal de mantenimiento es irrisoria”, prosigue Montes de Oca.
Paga o muere
El médico que evaluó a Díaz, un joven estudiante de posgrado, concluyó que había sufrido un accidente cerebro vascular (ACV) y le espetó a sus familiares sin anestesia: “Deben prepararse. Está en manos de Dios”. El diagnóstico resultó ser falso. Antes le habían dicho a su esposa que todo se debía a un infarto. También era mentira. El enfermo pasó cuatro días inconsciente, sometido a un tratamiento equivocado y sin que ningún especialista determinara con precisión el mal que lo tenía postrado en una cama.
Valiéndose de sus contactos en Caracas, Montes de Oca logró que un destacado cardiólogo del HULA se ocupara del caso. De inmediato, ordenaron practicarle a Díaz una tomografía, pero surgió otro problema: el hospital no cuenta con los equipos para realizar este examen, ni facilita la ambulancia para llevar al paciente a otro centro. “Encontramos un enfermero que tiene su ‘emprendimiento’ y nos hizo el traslado en una vieja camioneta por una suma competitiva, previa transferencia a su cuenta bancaria. Así llegamos a una de las dos clínicas privadas que tienen tomógrafo funcionando en Mérida”.
Aunque el discurso habla de una revolución socialista, en la práctica la medicina pública está privatizada. “El hospital no tiene nada así que nada te da. Te notifican en papelitos reciclados (muchas veces sin sello por falta de tinta) cuáles medicamentos o estudios debes conseguir. Hay servicios privados que operan en las instalaciones del HULA. Es parte del drama: el hospital no tiene insumos, pero los laboratorios cercanos sí. Llamas a un celular y van hasta la cama de tu enfermo para tomar la muestra. Eso sí, debes pagar en efectivo o hacer una transferencia desde el mismo banco donde el laboratorio o el servicio que requieras tenga cuenta. De lo contrario, tu familiar tendrá aún menos esperanzas”.
El otro diagnóstico
La Federación Farmacéutica de Venezuela declaró en noviembre que la escasez de medicinas alcanza 85% y ha cifrado la deuda con proveedores internacionales en unos 6 mil millones de dólares. La red pública no está exenta de esta situación. El más reciente informe de Human Rights Watch expone que 76% de los hospitales venezolanos “no tiene los medicamentos básicos”. Aunque el Gobierno del presidente Nicolás Maduro niega que el país esté enfrentando una crisis humanitaria, el alto comisionado de Naciones Unidas (ONU) para los Derechos Humanos, Zeid Ra’ad Al Hussein, afirmó que en esta nación se propaga el hambre y se presenta “un brusco deterioro en la atención de la salud”.
Los indicadores hablan de un sistema moribundo. Un análisis presentado por la ONG Transparencia Venezuela ante la ONU recoge los siguientes datos: la tasa de mortalidad infantil se ubica en 18,61 por cada mil nacidos vivos, índice similar al registrado a mediados del siglo pasado. La mortalidad materna ascendió a 130,7 por cada 100 mil nacidos vivos. Aumentaron los casos de malaria en 52,6% y reapareció la difteria. Solo funciona 30% de los equipos utilizados para diagnósticos y operaciones. La mitad del personal médico abandonó los hospitales, muchos buscando oportunidades fuera del país. La inversión en salud cayó en 62% con respecto a 2015.
Lo que debe procurar el Estado, sale del bolsillo de la gente. La familia de Díaz gastaba por medicamentos, exámenes e insumos –hasta las inyectadoras debían adquirirlas- entre 70 y 90 mil bolívares diarios. Al cambio del estrambótico mercado negro venezolano, quizás no sea mucho: unos 15, 20 dólares. Sin embargo, el sueldo mensual de un profesor universitario como Montes de Oca es de 32 mil bolívares, unos 7 dólares.
Los acompañantes de los enfermos padecen su propio infierno. Los robos son comunes. El que se descuida “pierde” desde un medicamento hasta la sábana que trae de casa para dormir. Revender una medicina por cuatro veces su valor se entiende como un gesto de solidaridad. “La enorme mayoría pernocta en una sala de espera en las afueras del hospital, bajo techo, o en el estacionamiento. Ahí se desarrolla el despliegue de sillas de extensión, cartones o colchonetas, el apartado de sillas, el préstamo de cobijas y abrigos. También allí se escenifican las disputas por los lugares para pasar la noche”.
El peor mal
Cinco días después de haber sido internado en el HULA, los médicos señalaron que Díaz, quien tenía diabetes, era víctima de un shock séptico provocado por una infección urinaria. Por fin podían iniciar un tratamiento efectivo, aunque tan costoso que Montes de Oca liquidó todos sus ingresos tratando de completar la primera dosis de antibióticos.
Pese al avance que representó el diagnóstico, la situación no mejoró. Por un lado, amenazaban la taquicardia y los vaivenes de la tensión arterial. Por el otro, las fallas del hospital seguían atentando contra cualquier atisbo de recuperación. “Al principio, atribuyeron los problemas de taquicardia y tensión arterial a la falta de los dispositivos que permiten regular el goteo del suero y los medicamentos intravenosos. Los compramos, pero la situación no mejoraba. El médico de guardia aseveró que el problema era el monitor, que no estaba marcando bien los signos vitales de mi hermano, y que el tensiómetro se había dañado. Resulta que en esa sala y en las otras cercanas no había uno que funcionara. Hubo que buscar otro prestado, momentáneamente, en la lejana sala de Cuidados Coronarios. El chequeo de la tensión arterial quedó entonces restringido a cuando se consiguiera un tensiómetro”.
Díaz experimentó una leve mejoría. Montes de Oca pudo conversar brevemente con él antes de volver a Caracas. “El domingo me pidió Wampole –un suplemento alimenticio- porque se sentía débil”, recuerda. Fue su despedida. Al día siguiente, cerró los ojos. Estaba solo. “Justamente, mi cuñada no estaba en el momento en que ocurrieron los paros cardíacos porque estaba haciendo cuatro horas de cola tratando de obtener algo de efectivo para pagar las medicinas”.
Ahora solo queda el dolor. Y las dudas. “No dejo de preguntarme qué precipitó su partida: ¿que no mantuviera su tratamiento antidiabético? ¿Que no recibiera atención inmediata en el hospital de su pueblo? ¿La falta de diagnóstico preciso? ¿El moridero en que se convirtió uno de los mejores hospitales universitarios de Venezuela? ¿La suma de todos los males en que se transformó el paisito al que él amaba tantísimo?”, cuestiona la profesora.
Díaz ahora es una estadística. Como tantos otros. Pero Montes de Oca no olvida. “Las muertes que vi en esa sala, en su mayoría, fueron debidas a crisis hipertensivas o cardiovasculares. Las personas habían suspendido tratamiento porque no consiguieron los medicamentos. ¿A qué cuenta se suman esos decesos? No se van por causas naturales, son responsabilidad de un gobierno negligente hasta la crueldad”.
FUENTE: EL ESTIMULO
FECHA: 08 DE DICIEMBRE DE 2016